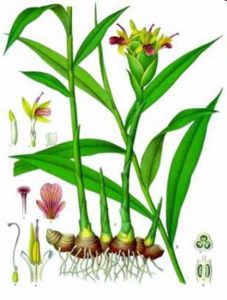
Achillea millefolium L.
Asteraceae (Compositae)
Sinonímias: Chamaemelum millefolium (L.) E.H.L. Krause.
Nomes populares: Mil-folhas, aquiléia, atroveran, erva-de-carpinteiro, erva-de-cortaduras, erva-dos-carreteiros, milefólio, mil-em-rama, mil-folhada, nariz-sangrento, novalgina, pronto-alívio, erva-dos-militares,erva-dos-golpes, erva-dos-soldados, erva-de-cortaduras, erva-do-bom-deus, prazer-das-damas.
Origem ou Habitat: Nativa da Europa e amplamente cultivada em hortas domésticas em quase todo o Brasil.
Características botânicas: Herbácea perene, rizomatosa, ereta, aromática, entouceirada, de 30-50 cm de altura. Folhas compostas finamente pinadas, de 5-8 cm de comprimento. Flores brancas, em capítulos reunidos em uma panícula terminal. Existem variedades cultivadas com fins ornamentais com capítulos de cores variadas. Multiplica-se por estacas e por divisão de touceira.
Partes usadas: Folhas e flores.
Uso popular: Uso interno: infecção das vias respiratórias superiores, indisposição, astenia, flatulência, dispepsia, estimulante das funções digestivas, cálculos renais, dores reumáticas, como auxiliar no tratamento de gota, cólicas menstruais e renais, falta de apetite, náuseas, vômitos, discinesia hepatobiliar , colecistite, flebites, ajuda a regular o ciclo menstrual, reduz sangramento menstrual excessivo, diarréia, disenteria, febres, hipertensão, amenorréia, enurese noturna de criança, hemorragias internas e externas (uterina, pulmonar, hemorróidas, feridas, úlceras, queimaduras e varizes), dores de estômago e de dente, como antiinflamatória para bexiga, incontinência urinária, rins e intestinos, é benéfica na febre do feno, melhora a circulação venosa e tonifica veias varicosas, e associada a outras ervas ajuda na recuperação de gripes e resfriados. Desde muito tempo é utilizada na fabricação de bebidas amargas.
Uso externo: hemorróidas, prostatite, fissuras anais, contusões, dores musculares, doenças de pele, feridas, úlceras dérmicas, queimaduras, inflamações ginecológicas, eczemas, cãibras, como auxiliar no tratamento da psoríase, como suavizante e antipruriginoso em afecções dermatológicas, em condições espasmódicas dolorosas do baixo ventre(na forma de banhos de assento). É utilizada há séculos na cura de feridas.
Informações científicas: 👥 (HU*): Estudos sobre a eficácia de preparações com as partes aéreas da A. millefolium demonstraram redução dos efeitos colaterais provocados pela quimioterapia, como: náusea e vômito, estomatite e mucosite (Miranzadeh et al., 2014, 2015; Sheikhi et al., 2015).
🐁 (AN*): Preparações com as folhas e flores da planta, em animais, demonstraram efeito gastroprotetor, principalmente na redução de úlceras gástricas (Cavalcanti et al., 2006; Potrich et al., 2010). Também em animais foi reconhecido que seu uso provoca alívio em sintomas relacionados à dispepsia (Ali; Gopalakrishnan; Venkatesalu, 2017; Baggio et al., 2008; Borreli et al., 2012).
*HU: Estudos clínicos realizados em humanos; AN: estudos pré-clínicos realizados em animais.
Observação do uso clínico em Florianópolis: : A utilização da infusão preparada com as folhas da mil-folhas tem boa resposta em sintomas de gripes e resfriados. A espécie também pode ser utilizada em distúrbios menstruais e sintomas da TPM, associada à erva-cidreira (Melissa officinalis) e à alfavaca-anisada (Ocimum selloi).
Cuidados no uso desta espécie: Devido à falta de estudos sobre interações medicamentosas, o seu uso concomitantemente a outros medicamentos deve ser cauteloso. Evitar o uso interno na gestação, lactação e em crianças menores de 12 anos. Não deve ser utilizada por indivíduos portadores de úlceras gastroduodenais ou oclusão das vias biliares. O uso acima das doses recomendadas pode causar cefaleia, tontura e inflamação. O uso prolongado pode provocar reações alérgicas (ANVISA, 2011, 2018). A tintura da planta não deve ser usada em gestantes, lactantes, alcoolistas e diabéticos, em função do teor alcoólico na formulação.
Posologia e modo de uso
Uso interno: 1 colher de sobremesa das folhas secas ou 10 cm de 1 folha fresca rasurada para 1 xícara (200 ml) de água fervente, após abafar por 15 minutos, ingerir até 3 vezes ao dia por no máximo duas semanas.
Para aliviar sintomas da TPM: infusão com 1 xícara de água fervente com 5 folhas de Ocimum selloi + 10cm de uma folha de Achillea millefolium + 5 folhas frescas de Melissa officinalis. Ter cautela no uso deste composto concomitantemente a ansiolíticos e medicamentos para tireoide.
Tintura: Utilizar 20 gramas das partes aéreas secas para 100 ml de álcool etílico 45% e armazenar em vidro escuro protegido da umidade e da luz. Tomar 5 ml da tintura, três vezes ao dia, entre as refeições ou tomar 2 a 4 ml, diluídos em meio copo com água, três a quatro vezes ao dia. A indicação dessa tintura é como auxiliar no alívio dos sintomas dispépticos, flatulência, inflamação, como colerético e antiespasmódico (ANVISA, 2018).
Observações: Planta de sabor amargo.
Composição química: Óleo essencial: borneol, acetato de bornila (oligoelemento), cânfora, 1,8-cineol, cineol, limoneno, sabineno, termineno-4-ol, terpineol e α-tujona (monoterpenos), cariofileno (sesquiterpeno), aquilicina, aquilina, milefina e milefolídeo (lactonas sesquiterpênicas), azuleno e camazuleno (derivados de lactonas sesquiterpênicas) e isoartemísia cetônica; taninos: condensados e hidrolisáveis, sendo que a glicose é o componente de carboidrato destes últimos; flavonóides: predominantemente glicosídeos de flavona apigenina- e luteolina-7-glicosídeos, além de artemetina, casticina, 5-hidroxi-3,6,7,4’-tetrametoxiflavona,, isoramnetina, rutina (glicosídeo de flavonol); alcalóides/bases: betonicina e estaquidrina (pirrolidínica), trigonelina (piridínica), betaína e colina (bases), e entre os alcalóides não caracterizados estão aquiceína, aquileína (possível sinônimo para L-betonicina), que produz aquiletina sob hidrólise alcalina, e moscatina/mosquatina, um glicoalcalóide mal definido; ácidos: aminoácidos (como alanina, ácido aspártico, ácido glutâmico, histidina, leucina, lisina, prolina e valina), ácidos graxos (como linoléico, mirístico, oléico, palmítico e esteárico), ácidos ascórbico, caféico, fólico, salicílico e succínico; outros componentes: composto cianogênico desconhecido, açúcares (como arabinose, galactose, dextrose, dulcitol, glicose, inositol, maltose e sacarose),resinas, cumarinas, saponinas, esteróides, ácido tânico.
- Fenólicos: Luteolina 7-O-glicosídeo, apigenina 7-O-glicosídeo e ácido cafeico glicosídeo1; ácido 1,3-dicafeoilquínico, ácido 1,4-dicafeoilquínico, ácido cafeico, etc. (17 compostos)2; ácido salicílico e coniferina3;
- Flavonoides: 5-Hidroxi-3,6,7,4′-tetrametoxiflavona, artemetina e casticina1, resveratrol, morina, miricetina, etc (54 compostos)2, apigenina, artemetina e luteolina-7-O-β-D-glicuronídeo3;
- Guaianolídeos: Leucodina, 8α-angeloxi-leucodina, aquilina, 8α-angeloxi-aquilina e desacetilmatricarina1;
- Monoterpenoides: Monoterpenos hidrocarbonetos [cis-crisantenol, α-pineno, β-pineno, etc (11 compostos)]2 e monoterpenos oxigenados [cânfora, borneol, acetato de bornila, etc (19 compostos)]2;
- Sesquiterpenoides: Lactonas sesquiterpênicas (aquilinina A2, aquilinina B e aquilinina C1); sesquiterpeno oxigenado (viridiflorol)2; sesquiterpenos hidrocarbonetos (E)-β-cariofileno, β-cubebeno, germacreno-D)2; proazulenos (camazuleno2,3 e azuleno3), etc (mais de 30 compostos)2;
- Triterpenos e esteróis: α-Amirina, β-amirina, taraxasterol, etc (8 compostos)2.
Referências:
1. BLUMENTHAL, M. (ed.). The Complete German Comission E Monographs. Therapeutic Guide to Herbal Medicines. Austin, Texas: American Botanical Council, 1998. Pp. 233-234.
2. BRUNETON, Jean. Farmacognosia. Fitoquímica. Plantas Medicinales. Trad. Á. V. del Fresno; E. C. Accame; M. R. Lizabe. 2. ed. Zaragoza, Espanha: Acribia, 2001. Pp. 333-336.
3. CHEVALLIER, Andrew. The Encyclopedia of Medicinal Plants. London: Dorling Kindersley, 1996. Pp. 54.
4. CORRÊA, Anderson Domingues; SIQUEIRA-BATISTA, Rodrigo; QUINTAS, Luiz Eduardo M. 2 ed. Plantas Medicinais: do cultivo à terapêutica. Petrópolis/RJ: Vozes, 1999. Pp. 164.
5. CUNHA, A. Proença da; SILVA, Alda Pereira da; ROQUE, Odete Rodrigues. Plantas e Produtos Vegetais em Fitoterapia. Lisboa: Fundação Calouste Gulbenkian, 2003. Pp. 474-475.
6. CUNHA, A. Proença da et al. Plantas e Produtos Vegetais em Cosmética e Dermatologia. Lisboa: Fundação Calouste Gulbenkian, 2004. Pp. 203-204.
7. DRESCHER, Lírio (coord.). Herbanário da Terra – Plantas e Receitas. Laranja da Terra-ES: ARPA (Associação Regional dos Pequenos Produtores Agroecológicos), 2001. Pp. 92.
8. FERRO, Degmar. Fitoterapia: Conceitos Clínicos. São Paulo: Atheneu, 2008. Pp. 201.
9. FRANCO, Ivacir João; FONTANA, Vilson Luiz. Ervas e Plantas: A Medicina dos Simples. 9 ed. Erexim-RS: Livraria Vida, 2004. Pp. 156.
10. LORENZI, Harri; MATOS, Francisco José de Abreu. Plantas Medicinais no Brasil: nativas e exóticas. Nova Odessa, SP: Instituto Plantarum, 2008. Pp. 109-110.
11. NEWALL, Carol A.; ANDERSON, Linda A.; PHILLIPSON, J. David. Plantas Medicinais. Guia Para Profissional de Saúde [Herbal Medicines]. Trad. De Mirtes F. de Oliveira Pinheiro. São Paulo: Premier, 2002. Pp. 194-196.
12. www.tropicos.org – acesso em 18 de maio de 2011.
13. SHEIKHI, M. A., et al., Alternative Methods to Treat Nausea and Vomiting from Cancer Chemotherapy. Chemotherapy Research and Practice v.1, p. 1-6. 2015. Disponível em: <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4655029/>.
14. MIRANZADEH S., et al., A New mouthwash for Chemotherapy Induced Stomatitis. Nursing and Midwifery Studies journal v. 3 p. 1-7, 2014. Disponível em: <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4332993/>.
15. MIRANZADEH S., et al., Effect of adding the herb Achillea millefolium on mouthwash on chemotherapy induced oral mucositis in cancer patients: A double-blind randomized controlled trial. European Journal of Oncology Nursingl 19 (2015) 207-213. Disponível em: <https://www.sciencedirect.com/science/article/pii/S1462388914001999?via%3Dihub>.
16. POTRICH et al. Antiulcerogenic activity of hydroalcoholic extract of Achillea millefolium L.: Involvement of the antioxidant system. Journal of Ethnopharmacology, v. 130, p.85–92, 2010; 157. Disponível em: <https://www.sciencedirect.com/science/article/pii/S037887411000245X?via%3Dihub>.
17. CAVALCANTI A.M. et al., Safety and antiulcer efficacy studies of Achillea millefolium L. after chronic treatment in Wistar rats. Journal of Ethnopharmacology v. 107, p. 277–284. 2006. Disponível em: <https://www.sciencedirect.com/science/article/pii/S0378874106001565?via%3Dihub>.
18. BORRELLI F., et al. Prokinetic effect of a standardized yarrow (Achillea millefolium) extract and its constituent choline: studies in the mouse and human stomach. Neurogastroenterol Motil v. 24, p. 164–171, 2012. Disponível em: <https://onlinelibrary.wiley.com/doi/10.1111/j.1365-2982.2011.01827.x>.
19. ALI S. I., GOPALAKRISHNAN B. e VENKATESALU V. Pharmacognosy, Phytochemistry and Pharmacological Properties of Achillea millefolium L.: A Review. Phytotherapy research, 2017. 160. Disponível em: <https://onlinelibrary.wiley.com/doi/10.1002/ptr.5840>.
20. BAGGIO H, C. et al. Botanical medicine in clinical practice: Brazilian medicinal plants in gastrointestinal therapy. Botanical Medicine in Clinical Practice. Ed. CABI: Oxon, 1ª edição, United Kingdom; p. 46–51. 2008.
21. BRASIL. Agência Nacional de Vigilância Sanitária. Formulário de Fitoterápicos da Farmacopeia Brasileira Primeiro suplemento. Agência Nacional de Vigilância Sanitária. Brasília.ANVISA, 2018. Página 9
22. BRASIL. Agência Nacional de Vigilância Sanitária. Formulário de Fitoterápicos da Farmacopeia Brasileira / Agência Nacional de Vigilância Sanitária. Brasília: Anvisa, 2011, pag.19.