MOSTARDA-PRETA
Brassica nigra (L.) W.D.J. Koch.
Brassicaceae (antiga Cruciferae)
Sinonímias: Sinapis nigra L., Brassica sinapoides Roth, Mutarda nigra (L.) Bernh., Sisymbrium nigrum (L.) Prantl.
Nomes populares: Mostarda-preta, mostardeira, black Mustard (inglês), mostaza negra (espanhol), moutarde noire (francês), sènape nera (italiano), schwarze (alemão).
Origem ou Habitat: Europa e Ásia.
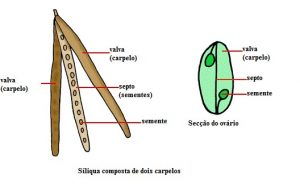
Características botânicas: Herbácea anual, ereta, medindo de 1 a 3 metros de altura; possui muitas ramificações. Folhas lobadas e estreitas com margens serreadas; flores amarelas, pequenas, agrupadas em cachos. Os frutos são tipo síliqua (Derivado de um ovário superior de dois carpelos, na maturidade o pericarpo seco se separa em três partes, uma parte central (um septo) que contem as sementes.
Partes usadas: Folhas e sementes.
Uso popular: O emprego popular mais conhecido é o cataplasma com suas folhas ou sementes, chamado de sinapismo, aplicados em casos de reumatismo, neuralgia, frieiras e afecções das vias respiratórias. Outro uso popular são os escalda-pés em casos de resfriados e cefaleias. A infusão do pó das sementes adicionadas com gotas de vinagre, é empregada para fazer gargarejos em casos de angina ou faringite.
No Peru, emprega-se a infusão do pó das sementes como antipirético. No Marrocos como estimulante, digestivo e emético. Pulverizando sobre a comida ou moída com pão, diz-se que é afrodisíaco. Empregam-se 20-30 sementes de mostarda-negra por dia, para estimular o apetite e melhorar a digestão. (ALONSO, J., 2004).
Composição química: Glicosinolatos (compostos contendo enxofre e nitrogênio): sinigrina (1%) por hidrólise com a enzima mirosinase ou tioglicosidase, gera uma substância volátil chamada de isotiocianato de alila, conhecida como óleo ou essência de mostarda. O isotiocianato de alila (AITC) foi identificada como o componente principal do óleo essencial de Brassica nigra.
Outros compostos: Mucilagens (20%), proteínas, lipídeos, óleo fixo (25-37%) composto principalmente por glicerídeos de ácidos graxos insaturados (ácido eicosenoíco, ácido erúcico, ác. lignocérico, ác. linolêico, ác. linolênico e ác. oleico.
Ácidos fenólicos: Ácido gálico (sementes) e ácido carnósico.
Flavonóides: Quercetina (sementes), Flavanone, Flavanona, Iso-flavanona, 7-hidroxiflavanona, 7-hidroxiflavona e 6-hidroxiflavona.
Glucosinolatos: Sinigrina (Sementes)
Ações farmacológicas: Rubefasciente, Antibacteriano, fungicida, antitumoral.
Efeitos adversos e/ou tóxicos: O emplastro ou cataplasma de mostarda pode causar bolhas, ulceração e necrose se não for removido dentro de 15-30 minutos.
Há relatos de reações anafiláticas, caracterizadas por gastroenterites, rinites, bronco-espasmos, convulsões epileptiformes ou colapso cardiorrespiratório, pelo uso interno com molhos ou sementes.
Por via externa foram observados alguns casos de dermatites de contato.
Em um estudo efetuado com pessoas hipersensíveis à mostarda-negra, 66% apresentaram reações sistêmicas e 34% reações locais.
Vários quadros de polinose foram associados ao consumo conjunto de outros vegetais.(Alonso, J. 2004) A polinose, denominada genericamente febre de feno ( hay fever ), é uma doença alérgica estacional devido à sensibilização por pólens alergizantes. Estes encontram-se no ar durante a época de polinização de determinadas plantas, produzindo rino-conjuntivite e/ou asma brônquica. Apesar do nome, não existe febre e o feno não é o responsável pelos sintomas. Existe sim, uma sensação de febre, simulando um desagradável estado gripal. (http://www.sbai.org.br/)
O uso interno da mostarda em altas doses, provoca cólicas digestivas, vômitos, diarréia, seguidos de sonolência, dispneia, arritmias cardíacas e coma. Em caso de intoxicação emprega-se carvão ativado, aplicação de substâncias mucilaginosas e hidratação. (Alonso, J. 2004).
A sinigrina, ao ser metabolizada a isotiocianato de alila, comporta-se como agente carcinógeno no teste de Ames, alterando o papel protetor do gene P53 (Ortega Mata M., 1994 apud Alonso, J., 2004.
Contra-indicações: Não administrar em casos de úlcera gastroduodenal, transtornos circulatórios de membros (varizes, úlceras, hemoorróidas e tromboflebites), hipotiroidismo, gravidez ( o óleo essencial é abortivo) e lactação. Não aplicar por via externa a crianças menores de 6 anos.
Posologia e modo de uso: Sinapismo ou cataplasma: prepara-se a base com farinha de mostarda diluída em água quente (40°C a 50ºC), envolver em um pano ou gaze sobre a região a ser tratada. Manter no máximo 10 a 15 minutos, para não fazer bolhas.
Pedilúvio ou escaldapés: prepara-se com 20-30g de farinha de mostarda por litro de água, deixe os pés imersos até a região da panturrilha, em água quente, chegando numa temperatura de 38ºC à 40ºC. Ir acrescentando água quente durante o tratamento.
Observações: A Mostarda está entre as especiarias mais antigas registradas, datam de cerca de 3000 aC. Três variedades estão em uso popular Brassica alba, Brassica juncea e Brassica nigra. (THOMAS, J. et all, 2012).
Um condimento de mostarda é feita a partir de sementes de mostarda, vinagre, sal, água, e opcionalmente outros aditivos, sendo baixo o conteúdo de isotiocianato (<0,05% em peso). O produto é obtido por desactivação da mirosinase presente nas sementes de mostarda, antes que a pasta é feita. (GAL, Stefan, 2002)
O ácido erúcico junto ao ácido oléico, constitui um óleo que ajuda no combate a Adrenoleucodistrofia (ALD), fato relatado no filme Lorenzo’s Oil
Referências:
ALONSO, J. Tratado de Fitofármacos y Nutracéuticos. Rosario, Argentina: Corpus Libros, 2004.
BALKRISHNA, Acharya; MISRA, Laxminarain. Chemo-botanical and Neurological Accounts of Some Ayurvedic Plants Useful in Mental Health. The Natural Products Journal, [s.l.], v. 8, n. 1, p.14-31, 9 fev. 2018.
DELAQUIS, P. J.; Mazza, G. “Antimicrobial properties of isothiocyanates in food preservation.” From Food Technology (Chicago) (1995). (Scifinder) – Acesso 30 Maio 2016.
DELAQUIS, Pascal J.; Sholberg, Peter L. “Antimicrobial activity of gaseous allyl isothiocyanate.” From Journal of Food Protection (1997)-(Scifinder) – Acesso 30 Maio 2016.
DHINDSA, Kuldip S.; Gupta, S. K.; Singh, Randhir; Yadava, T. P. “Chemical composition and fatty acid pattern of some Brassica species.” From Indian Journal of Nutrition and Dietetics (1975), 12(3), 85-8.-(Scifinder) – Acesso 30 Maio 2016.
GAL, Stefan “Isothiocyanate-low mustard condiment obtained by myrosinase deactivation.” From Patentschrift (Switz.) (2002). (Scifinder)- Acesso 30 Maio 2016.
HUSSEIN, E.a. et al. Phytochemical Screening, Total Phenolics and Antioxidant and Antibacterial Activities of Callus from Brassica nigra L. Hypocotyl Explants. International Journal Of Pharmacology, [s.l.], v. 6, n. 4, p.464-471, 1 abr. 2010.
MAZUMDER, Anisha; DWIVEDI, Anupma; DUPLESSIS, Jeanetta. Sinigrin and Its Therapeutic Benefits. Molecules, [s.l.], v. 21, n. 4, p.416-427, 29 mar. 2016.
MEJÍA, Any Carolina Garcés; PINO, Nancy J.; PEÑUELA, Gustavo A.. Effect of Secondary Metabolites Present in Brassica nigra Root Exudates on Anthracene and Phenanthrene Degradation by Rhizosphere Microorganism. Environmental Engineering Science, [s.l.], v. 35, n. 3, p.203-209, mar. 2018.
THOMAS, J.; Kuruvilla, K. M.; Hrideek, T. K. ” Mustard” From Woodhead Publishing Series in Food Science, Technology and Nutrition (2012).(Scifinder)- Acesso 30 Maio 2016.
WYK, Ben-Erik van & WINK Michael “MEDICINAL PLANTS OF THE WORLD”, Timber Press, Portland, Oregon/U.S.A. 2004.
http://www.sbai.org.br/secao.asp?s=81&id=300 – Acesso 30 Maio 2016.
http://www.plantamed.com.br/ Acesso 30 Maio 2016.
http://farmacobotanica.xpg.uol.com.br/aula3%205.html – Acesso 30 Maio 2016.
https://pt.wikipedia.org/wiki/%C3%81cido_er%C3%BAcico.- Acesso 30 Maio 2016.
http://www.tropicos.org/Name/4100069?tab=synonyms – Acesso 30 Maio 2016.